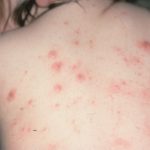
Малярия у детей
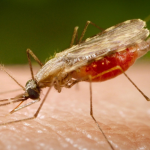
Возбудитель малярии, он же малярийный плазмодий, беспощаден по отношению ко всем своим потенциальным хозяевам вне зависимости от их возраста. Малярия у грудничков — явление крайне редкое. А вот у детей постарше риск быть укушенным малярийным комаром и зараженным одноклеточными простейшими достаточно высок.
Характеристика возбудителя
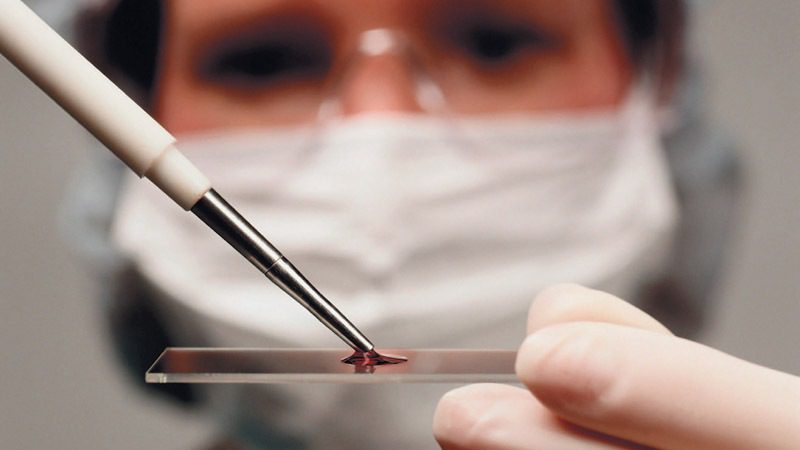
Различают несколько видов плазмодиев, способных навредить человеку:
- P. vivax вызывает трехдневную малярию;
- P. falciparum ее тропическую разновидность.
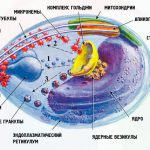
Развитие малярийного плазмодия происходит со сменой хозяев. Их у него двое: человек и комар из рода Anopheles. Жизненный цикл простейшего состоит из бесполого и полового поколений. В красных клетках крови человека развиваются бесполые шизонты. Они заполняют все пространство эритроцита, созревают в нем, распадаются на бесполые микромерозоиты, которые проникают в новые здоровые форменные элементы крови и цикл повторяется. Эритроцитарный цикл продолжается сутки у трехдневной и двое суток у тропической формы.
Болезнь чаще всего встречается на территориях, где много водоемов — мест, подходящих для развития личинок комаров. Для малярии характерна сезонность. Она зависит также от продолжительности инкубации и особенностей в развитии переносчика. Половое поколение простейших развивается в тканях комара. В результате образуются спорозонты, готовые к заражению.
Источником плазмодиев являются больные или гаметоносители — люди, у которых паразитоз протекает практически бессимптомно. Заражение плода возможно при родовой деятельности или через нарушения в плаценте. Самыми восприимчивыми к малярии являются ослабленные дети.
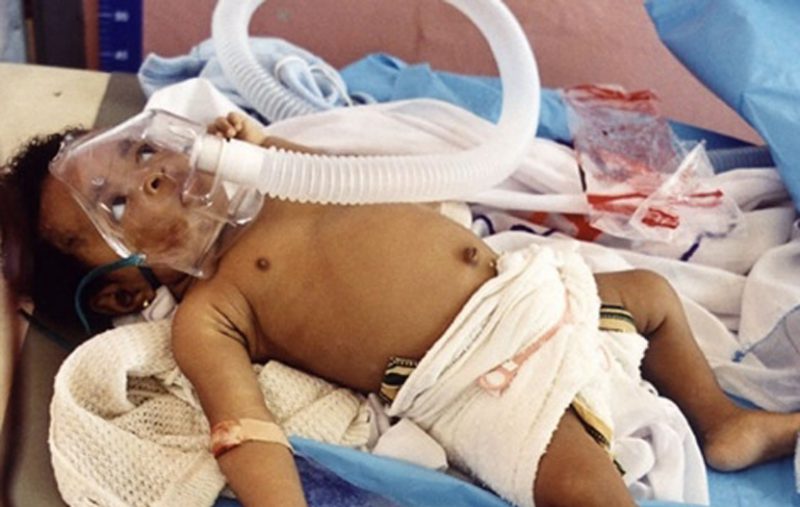
Патогенез заболевания
При малярии происходит разрушение красных клеток крови. Поступление во внутреннюю среду организма метаболитов паразита и его фрагментов приводит к так называемому малярийному приступу. При острых формах заболевания внутренние органы от избытка пигмента окрашиваются в серый цвет, уплотняется и разрастается селезенка. У детей, пораженных малярийным плазмодием, развивается цирроз печени.
Клиническая картина паразитоза у детей
Симптомы малярии у взрослых и старших детей практически одинаковы. У самых маленьких пациентов болезнь протекает с рядом особенностей.
В южных регионах инкубация возбудителя длится от 10 до 20 суток. Основным признаком являются приступы лихорадки, возникающие через каждые 2 суток при трехдневной форме и через 4 суток при четырехдневной. Тропическая форма отличается неправильно ремитирующим приступом.
Малярия у ребенка начинается с потрясающего озноба с температурой до 41°C. Больной страдает от болезненности в ногах и пояснице, от чрезмерного возбуждения, головных болей, бреда, помутненного сознания. Озноб сменяется жаждой и жаром. Проливной пот завершает приступ. Через определенное время температура нормализуется, больной чувствует себя лучше, но остается сонливым и слабым.

Продолжительность приступа зависит от формы малярии:
- до 8 часов при трехдневной;
- до 36 часов при четырехдневной и тропической.
Кроме этого, развивается анемия, вызванная массовым поражением эритроцитов. Длительность трехдневной малярии без лечения составляет 1,5—2 года, четырехдневной много лет.
Ухудшение состояния сопровождается циррозом печени, психическими расстройствами, отеком тканей мозга, малярийной комой, острой почечной недостаточностью. При приступе тропической лихорадки возможен летальный исход.
Причиной смерти больного становится закупорка капиллярной сети головного мозга простейшими и последствиями в виде:
- циркуляторных мозговых расстройств;
- самопроизвольного мочеиспускания и дефекаций;
- расстройств дыхания и мочевыделения;
- судорог;
- оглушенности;
- исчезновения некоторых рефлексов (сухожильных, кожных и др.).
У детей, которые были плохо пролечены или вообще не получали врачебной помощи, были описаны случаи злокачественной формы паразитоза. У недолеченных пациентов простейшие могут сохраняться в печени и привести к поздним рецидивам, которые могут проявиться через 5—9 месяцев.

Симптомы малярии у младенцев
Малярия у детей грудного возраста характеризуется менее выраженным ознобом и отсутствием обильного пота в конце приступа. Высокая температура тела при этом не скачет, а остается постоянной. Развивающиеся признаки напоминают менингоэнцефалит с судорогами, кишечной дисфункцией, тяжелым токсикозом и сердечнососудистой недостаточностью.
Заражение малярийным плазмодием при беременности может привести к мертворождению из-за отравления продуктами выделения паразитов. Сам плод может заразиться простейшими и родиться слабым с разросшейся печенью и селезенкой. У таких детей паразитарное заболевание тоже протекает нетипично.
Диагностика
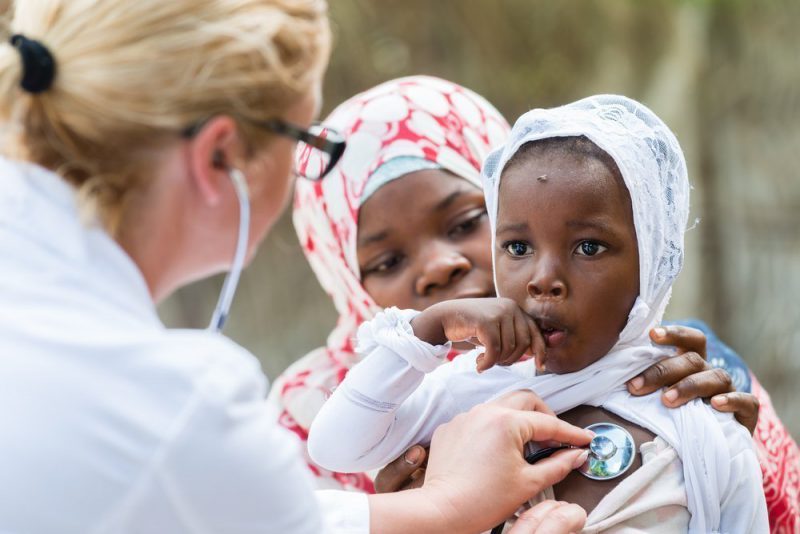
При постановке диагноза учитывается стадийность, характерная для приступов, и температурная кривая. Дополнительная диагностика проводится для того, чтобы отличить малярию от лейшманиоза, распространенного в южных регионах, а также от сепсиса. Для лабораторного обследования 2 раза берут кровь: при приступе и после него. При наличии простейших диагноз подтверждается. Их отсутствие не исключает малярию.
Лечение малярии у детей
В основе терапии противомалярийные препараты, которые желательно использовать как можно раньше. Лечение проводится до полного уничтожения простейших в организме больного и ликвидации источника плазмодиев.
Противомалярийные составы воздействуют на возбудителя на разных этапах его развития.
Различают 3 группы лекарственных средств:
- Те, что действуют на бесполое поколение. Представлены Хинином, Бигумалем, Акрихином, Хлорохином и др.
- Активные против гамет или половых клеток (Примахин, Плазмоцид).
- Уничтожающие формы, находящиеся вне эритроцитов.

Воздействуя на простейших на разных стадиях развития, удается добиться положительной динамики в лечении малярии.
Начинают с Хлорохина, принимаемого в течение 3 дней. Следующие 4—5 дней продолжают терапию Акрихином. Для тропической формы в течение 5 дней используют дополнительно Бигумаль. По окончании цикла принимают Хиноцид. Лечебный курс длится 2—3 недели.
Когда-то малярию лечили противорецидивными методами. Сегодня с появлением Хиноцида такая методика используется при лечении тропической малярии, которая проявилась в конце прошлого года или в начале нынешнего.
Немедленного лечения требуют пациенты со злокачественной и коматозной формами. Больной получает внутривенные (0,1 г) и внутримышечные инъекции Аринина (0,2 г). Спустя 6 часов, вводят еще 0,3 г.
Эффективно лечение Хлорохином с введением 10 мл раствора с массовой долей действующего вещества 0,05 и повтором через 6 часов. Представленная дозировка рассчитана на взрослых. Детские дозы определяются лечащим врачом и зависят от возраста ребенка. В состоянии комы проводят тактику лечения, принятую для соответствующих состояний.
При своевременной терапии болезнь заканчивается после первого же приступа. Пациенты, переболевшие малярией, находятся на диспансерном учете около 2,5 лет, и весь этот срок сдают кровь на исследование.
Профилактика

Решение задачи по ликвидации источника инфекции осуществляется ранней диагностикой и лечением гаметоносителей и больных малярией. Чтобы предупредить заражение на территориях, где распространен малярийный комар, используют механические способы борьбы в виде засетчивания окон, установки пологов над спальными местами, а также профилактику специальными мазями, кремами, хлорохином (1 суточная доза в неделю).
Лицам, выезжающим в страны, где актуальна проблема с малярией, проводится химиопрофилактика. Возможна и активная вакцинация.
Для борьбы с переносчиками малярийных плазмодиев:
- в водоемах разводят рыбу гамбузию, питающуюся личинками комаров;
- проводят мелиорацию увлажненных территорий;
- места обитания комаров заливают нефтью;
- опыляют препаратом «парижская зелень»;
- применяют инсектициды.
Малярии не стало в странах, где проблема решалась на общегосударственном уровне. Но от заносов болезнетворных простейших с других неблагополучных территорий никто не застрахован. Вот почему про малярию надо знать и уделять должное внимание ее профилактике, чтобы защитить все население и особенно самых маленьких от опасной паразитарной инфекции.