Лечение чесотки у детей
Одним из опасных и распространенных паразитарных заразных заболеваний является чесотка у детей. Возбудитель данного состояния – чесоточный клещ. Болезнь диагностируется среди детей любого возраста.
Что это за заболевание
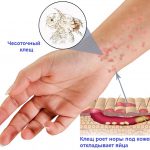
Возбудитель болезни чесоточный клещ – это микроскопическое насекомое, которое нельзя рассмотреть без микроскопа. Источником инфицирования может быть только человек.
Выделяют следующие этапы развития клеща:
- яйцо;
- личинка;
- зрелая особь.
Инфицировать человека способна лишь самка паразита, которая значительно больше в размерах от самца. Попадая на кожные покровы человека, она прогрызает верхний слой и проделывает внутри тоннели, в которых потом откладывает яйца. За один месяц самка может отложить приблизительно 50 штук яиц. Спустя несколько дней из яиц вылупливаются личинки, которые уже через 1,5 недели становятся взрослыми клещами.
Длительность жизни чесоточного паразита до 2 месяцев. Тоннель имеет 2 отверстия: место входа самки и выход личинок. Во время образования тоннелей ребенка мучает сильный зуд. Расчесывая кожные покровы, малыш разносит личинки и яйца на здоровые участки тела.
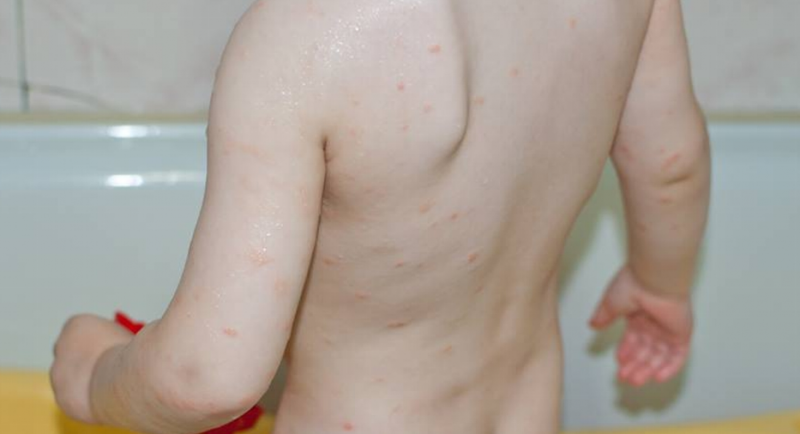
Следует выделить некоторые особенности данного заболевания:
- Инкубационный период обычно длится до двух недель. Существует определенная тенденция: чем больше паразитов проникло в кожу, тем непродолжительнее период.
- В случае повторного заражения болезнь проявится уже через пару часов после инфицирования.
- Обычно выраженность сыпи не зависит от числа проникших в организм паразитов. Сыпь является аллергическим ответом на клеща.
- В утреннее время и днем чесоточные паразиты не ведут активную жизнь. Сам кароет туннели вечерами и по ночам. Кроме того, ночью эти паразиты вылезают на поверхность кожи для спаривания, а так же для разведывания территорий.
Заболевание чаще диагностируется в весенне-осенний период. Чем меньше возраст ребенка, тем выше опасность инфицирования.
Пути инфицирования

Существует мнение, что чесоткой можно заразиться, контактируя с зараженными домашними животными. Однако, данное мнение ошибочное. Источником заражения заболевания может быть только человек либо его личные вещи.
Выделяют 2 возможности заражения:
- Прямой путь. Инфицирование происходит в результате непосредственного контакта.
- Непрямой путь. Заражение осуществляется через предметы быта или постельные принадлежности.
Могут появляться очаги заражения в детсадах, школах, семьях или больницах.
Классификация заболевания: клинические формы
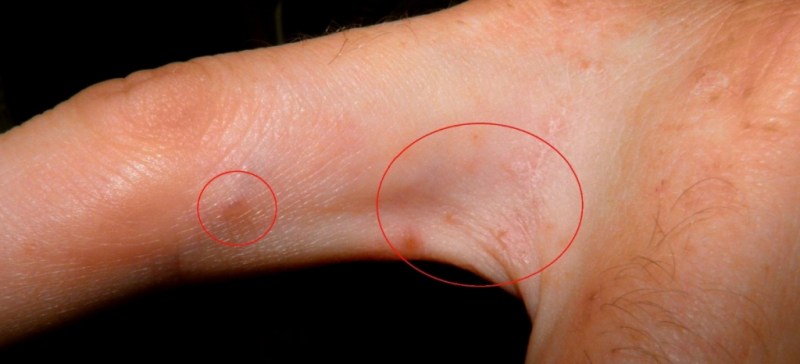
Медицина выделяет несколько типов заболевания.
Типичная чесотка
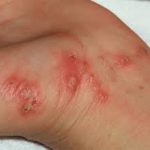
Заболевание характеризуется нетерпимым зудом, сыпью. Обычно на коже видно туннели. В некоторых ситуациях туннели могут отсутствовать. Чесоточный туннель извитой формы и состоит из небольших отрезков. Задний участок туннеля постепенно отшелушивается, а на конце расположен пузырек, где размещена самка паразита.
Чаще всего чесоточные туннели можно наблюдать в следующих зонах:
- на боках пальцев верхних конечностей и между ними;
- внизу живота;
- на локтях и сгибах суставов;
- возле молочных желез;
- на половых органах.
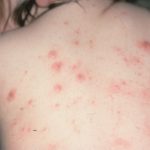
Сыпь при этом типе заболевания представлена в виде эритематозных мелких папул. Они могут быть сливающимися либо рассеянными. Через некоторое время эти папулы превращаются в везикулы. Вскрываясь последние образуют гнойные либо кровянистые корочки. Гнойные корочки свидетельствуют про развитие вторичной бактериальной инфекции.
Осложненная чесотка
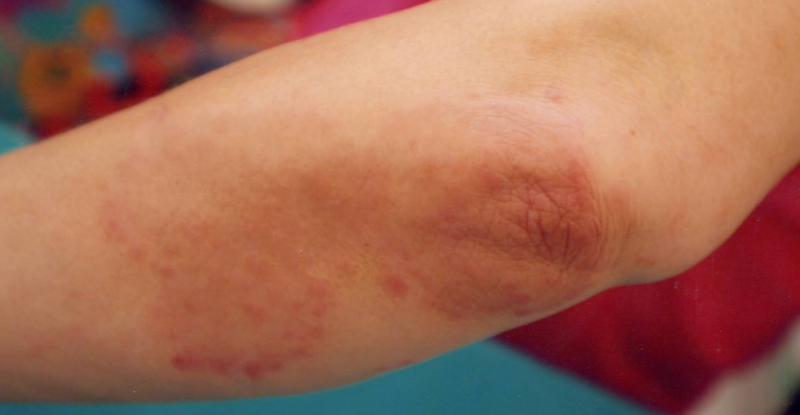
Встречается практически у половины больных. Чесотка может осложниться пиодермией (в результате поражения гноеродными кокками), дерматитом.
Чесотка чистоплотных

Болезнь диагностируется у детей с нормальным иммунитетом и которые регулярно моются. Наблюдаются единичная высыпка и зуд вечером и ночью.
Узелковая чесотка
Заболевание протекает с появлением зудящих узелков округлой формы. Эти уплотнения бывают коричневого, розового либо красного окраса. На поверхности уплотнений заметны тоннели.
Обычно узелки локализованы в следующих зонах:
- вокруг анального выхода;
- на половых органах;
- на внутренней поверхности бедер;
- на ягодицах;
- подмышками в складках;
- около молочных желез.
Уплотнения немногочисленны и иногда это единственное проявление заболевания.
Норвежская чесотка
Самый редкий тип заболевания характеризуется отсутствием зуда.
Причины развития норвежской чесотки:
- Отсутствие зуда в результате иммунодефицита. Иммунитет настолько ослаблен, что не реагирует на укусы клещей. Встречается при истощении, СПИДе, туберкулезе, после приема цитостатиков или глюкокортико стероидов.
- Зуд отсутствует в результате патологий нервной чувствительности кожных покровов.
- Когда больной хочет чесаться, но не может из-за паралича, миопатии и других патологий.
- Наследственная предрасположенность.
Кожные покровы грубеют и утолщаются. Патология поражает ногти, волосы и кожу лица. От больного распространяется кислый запах.
Данная форма болезни характеризуется высокой заразностью, поскольку на теле инфицированного может проживать огромное количество клещей.
Псевдо чесотка

Заболевание возникает после попадания на кожные покровы человека паразитов с крупных животных, обычно собак. На человеческом теле такие клещи не приживаются. Локализуется заболевание в зоне контакта. Лечение псевдо чесотки не проводится.
Как проявляется заболевание: основные симптомы

Первые проявления паразитарного инфицирования обычно становятся заметными через несколько недель после инфицирования. В зависимости от возраста ребенка болезнь проявляется по-разному.
У детей, старших 3 лет чесотка протекает с характерными проявлениями. Главным симптомом заболевания считается нетерпимый кожный зуд. Последний усиливается в ночной период. Во сне дети расчесываются, увеличивая риск присоединения инфекции. Детки ночью плохо спят. Утром они вялые и капризничают.
В некоторых ситуациях чесотка протекает со слабым зудом, и не сразу родители определяют, что детки инфицированы. На коже ребенка можно заметить чесоточные туннели.
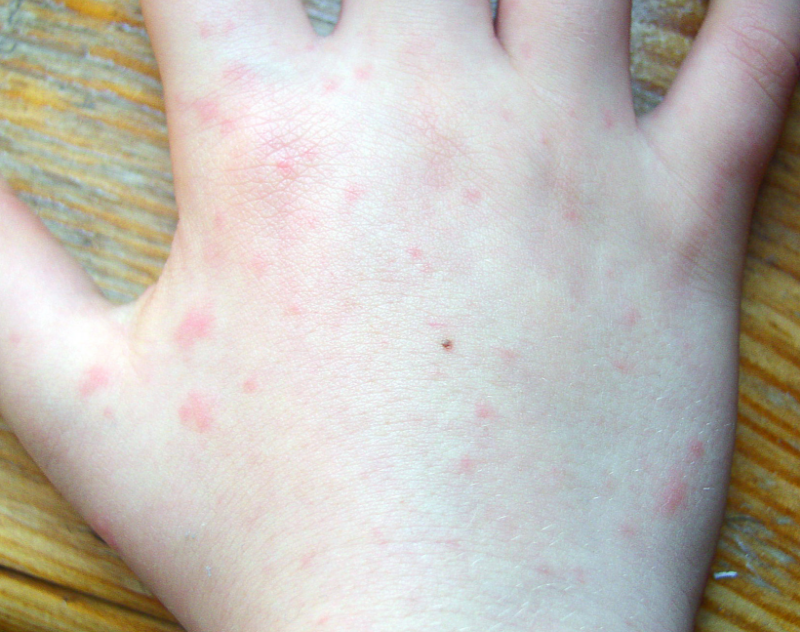
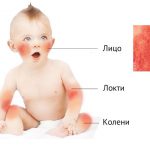
Еще одним внешним симптомом чесотки считается появление розовой сыпи. У детей старших 3 лет чесоточные высыпания появляются между пальцами кистей рук, на стопах в подмышечных складках, половых органах и ягодицах. Для грудничков локализация сыпи не характерна: обычно наблюдается поражение всего кожного покрова и волосистой части головы. В некоторых ситуациях паразит поражает ногти.
В результате значительного распространения болезни наблюдается увеличение лимфоузлов. При присоединении вторичной инфекции, пиодермии у ребенка может подняться температура.
При выявлении проявлений и симптомов чесотки ребенка следует показать врачу.
Диагностика заболевания

Необходимо провести дифференциальную диагностику чесотки от обострения аллергии.
Для подтверждения диагноза врач назначает проведение лабораторных исследований соскоба в зоне высыпаний либо клеща, извлеченного иглой из туннеля.
Результативным методом считается и экспресс-диагностика: пораженную кожу смазывают йодом. Последний, проникая в чесоточные туннели окрашивает их интенсивнее, чем здоровую кожу. Чесоточные ходы становятся четкими.
Как лечить чесотку у детей?

У детей чаще всего лечение чесотки проводится дома.
Цель лечения чесотки – полностью уничтожить возбудителя болезни. Современные медикаменты негативно воздействуют как на взрослых особей, так и на яйца с личинками.
Выбирая схему лечения, доктор учитывает возраст и состояние здоровья ребенка, площадь поражения кожных покровов, а также восприимчивость пациента к различным медикаментам.
Для внешней обработки кожи использую лечебные мази, спреи и лосьоны.
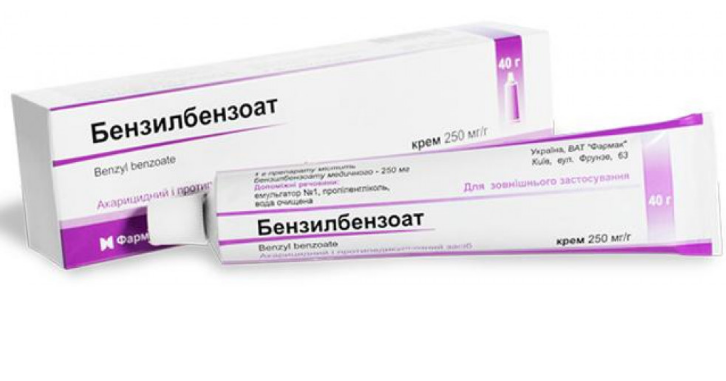
Чаще всего для лечения чесотки назначают последующие медикаменты:
- Аэрозоль Спрегаль. Используется однократно. Баллончик необходимо держать на расстоянии 20 см от кожи. Через 12 часов средство смывается. К сожалению данный препарат не избавит от зуда, который может мучить малыша еще неделю.
- Бензилбензоат. Суспензия 10% без запаха, высыхает довольно быстро. Для лечения необходимо равномерно нанести на пораженную кожу. Перед применением средства ребенка нужно искупать. Применять только два раза: в первый, а потом на четвертый день. На 6 день ребенка вымыть. Назначают детям старшим трехлетнего возраста.
- Перметрин. Из препарата готовится специальная эмульсия. Дляэтоготретьсодержанияфлаконаследуетсмешатьс0, 5 стаканом кипяченой воды. Средство наносится только раз в день. Длительность терапии 3 дня. После лечения на 4 день лекарство смывают. Препарат не назначается детям младшим 2 месяцев.
Для лечения паразитов у грудничков применяют лосьоны Перметрин или Ландан. Также детям в грудном возрасте могут назначить 3-5% серную мазь. Последняя характеризуется неприятным запахом и может оставлять пятна на одежде.
Важным моментом в терапии чесотки является своевременная замена одежды и постельного белья.

Рекомендации при лечении для получения положительных результатов:
- Вода способствует разрушению тоннелей, поэтому перед обработкой кожи лекарственными средствами ребенка следует выкупать.
- Кожные покровы рекомендуется обрабатывать в следующей последовательности: руки, лицо, шея, туловище, ноги.
- Обрабатывание кожи желательно проводить вечером перед сном. Маленьким деткам одеть на ручки варежки, чтобы защитить кожу от расчесывания. Медикаменты наносить только руками, без использования салфеток либо тампонов.
- Белье необходимо кипятить на протяжении 5 минут. После высыхания обязательно прогладить утюгом на высокой температуре.
- Следует проводить каждодневную влажную уборку в квартире, используя 1-2% мыльно-содовый раствор.
- Замену белья нужно проводить вначале терапии и после ее окончания.

Чтобы облегчить состояние инфицированному ребенку прописывают противоаллергические лекарства либо средства для увлажнения кожных покровов (Топикрем).
Чтобы предотвратить повторное инфицирование необходимо проводить лечение одновременно всех членов семьи.
Лечебный эффект станет заметным через неделю. Зуд обычно пропадает уже через 2 дня. В некоторых ситуациях он может продолжаться до 2 недель.
Дезинфекция

Когда закончилось лечение обязательно следует провести тщательную дезинфекцию помещения и вещей. Все постельное белье кипятится. Верхнюю одежду проглаживают с двух сторон.
Рекомендуется провести дезинсекцию используя аэрозоль А- ПАР. Его распыляют на матрас, подушки, пол, одеяла и все места которые нельзя прокипятить. Также следует обработать мебель и даже ручки дверей, все предметы с которыми контактировал зараженный ребенок.
Данный аэрозоль не оставляет пятен, вещи после обработки не нуждаются в стирке. Помещение рекомендуется проветрить после дезинфекции.
Возможные осложнения заболевания
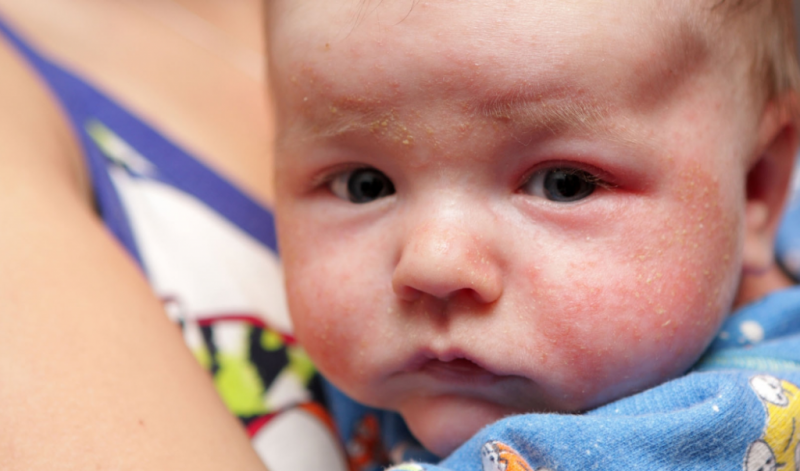
Чесотка является опасным и неприятным заболеванием и в детском возрасте может спровоцировать развитие следующих осложнений:
- поражение ногтевых пластин;
- лимфаденита;
- дерматита.
Кроме того, возможно развитие пиодермии, которая способна привести к формированию гломерулонефрита и окончится ревматическим поражением сердца.
Профилактика чесотки
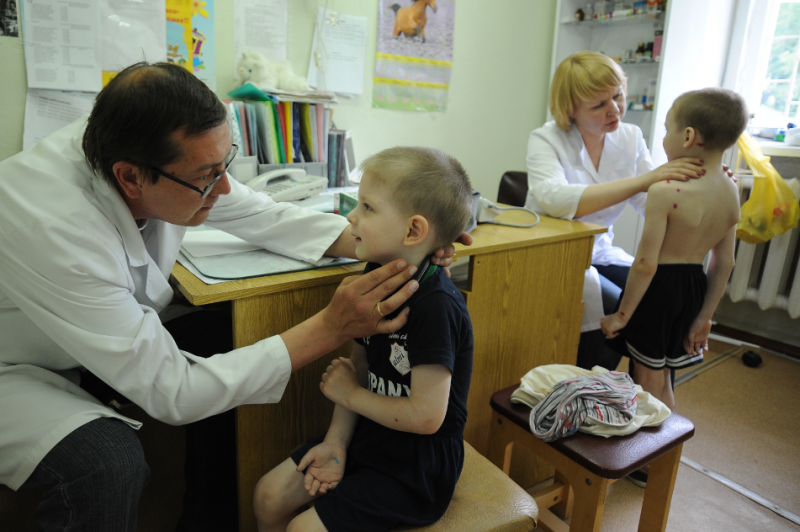
Чтобы предупредить распространение инфекции необходимо своевременно диагностировать заболевание и лечить инфицированных деток. Для этого в школах, детских дошкольных учреждениях, поликлинике проводятся профилактические осмотры детей. Если были выявлены новые случаи болезни назначается профилактическое лечение всех, кто имел контакт с инфицированным ребенком. На время лечения инфицированного пациента отстраняют от коллектива. Допуск ребенку должен дать врач после выздоровления.
Чесотка – заразная патология, способная поражать детей любого возраста. Если на коже у ребенка обнаружилась сыпь, следует срочно обратиться к доктору для установления первопричины ее возникновения и назначения своевременного лечения. Несоблюдение простых правил гигиены и антисанитарные условия повышают риск развития болезни. Медикаментозный препарат для борьбы с паразитом подбирает индивидуально только врач. Современные лекарства помогают излечиться от заболевания в очень короткие сроки. Однако, после по окончанию курса лечения, рекомендуется провести дезинсекцию, чтобы снизить риск повторного инфицирования.