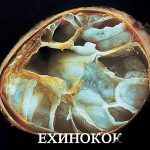
Эхинококкоз печени у человека: фото и симптомы
Эхинококкоз — один из видов паразитарной инвазии. Источником опасности является гельминт, а точнее одна его разновидность — эхинококк в личиночной стадии. Заболевание протекает тяжело, имеет широкий спектр действия, затрагивает различные органы, от печени до головного мозга. Симптоматика также обширна, может совпадать с признаками других заболеваний, поэтому требуются незамедлительная диагностика и лечение (обычно — хирургическое).
Особенности заболевания
Эхинококкоз относится к гельминтным заболеваниям. Возбудитель — одноименный паразит в личиночной форме. Человек или домашнее животное являются его промежуточными хозяевами, так как половозрелая особь паразитирует на лисицах, волках и т. д., реже — на собаках. Люди и питомцы не выделяют микроорганизмы в природу, поэтому для самих паразитов эхинококкоз является тупиковой ветвью развития.
Яйца, или онкосферы способны выдержать широкий спектр температур: от -30°С до +30°С. Они легко переносят нахождение в открытой почве, где остаются жизнеспособными месяцами. Однако под воздействием света онкосферы быстро гибнут.
Заболевание наиболее распространено в отдельных областях, в Российской Федерации очагами гельминтоза считаются:
- Поволжье;
- Приуралье;
- Ставропольский край;
- Краснодарский край;
- Западная Сибирь;
- Дальний Восток.
Данные регионы являются потенциально опасными из-за развития здесь животноводства. На занятых им территориях распространенность болезни может достигать 10% от общего населения.
Причины возникновения эхинококкоза
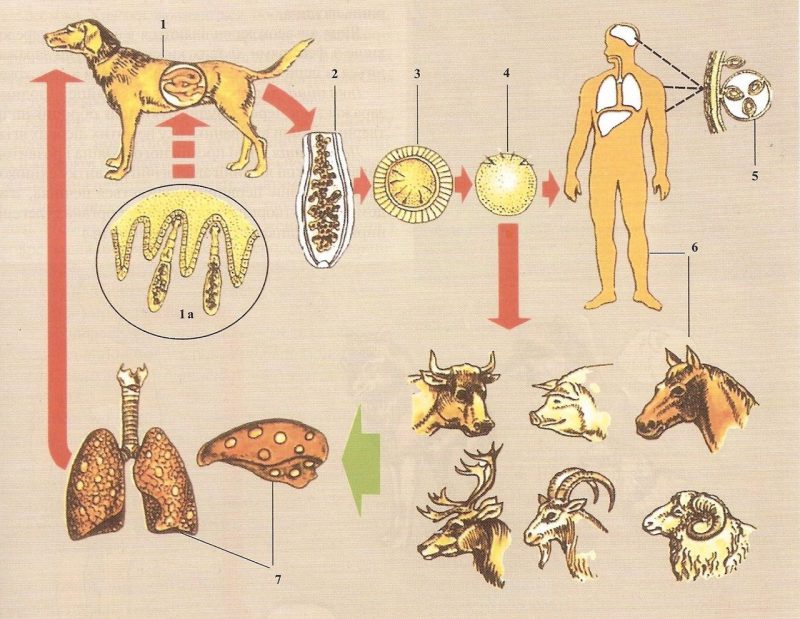
Основные пути заражения эхинококком у человека:
- алиментарный: употребление воды, овощей, фруктов, загрязненных фекалиями;
- контактный: взаимодействие с зараженным животным, живым или мертвым (разделка туш).
Соответственно, для лиц, занятых в сельскохозяйственной и животноводческой деятельности, вероятность заболеть выше. В группе риска также владельцы домашних животных, имеющих свободный выгул, охотники, ветеринары и т. д.
Механизм развития эхинококка
Проникают яйца паразита через рот прямо в ЖКТ, доходят до кишечника, где из онкосферы вылупляются зародыши. После этого они всасываются в кровь переносящую их в другие органы. Обычно — в печень, реже — в легкие.
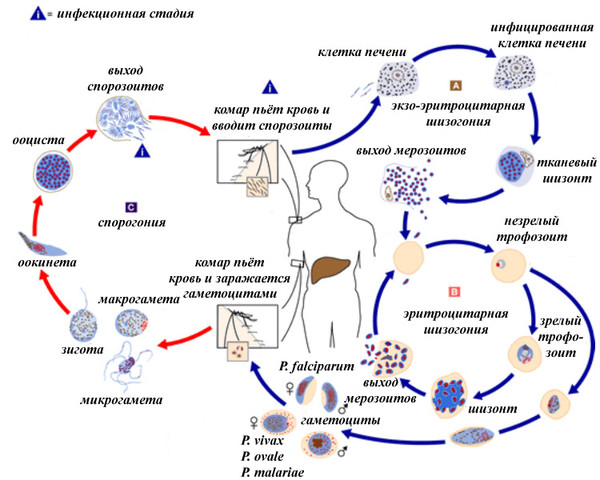
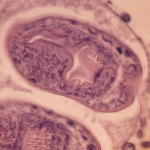
После этого начинается стадия личиночного развития. Сделанные в очагах эхинококкоза фото демонстрируют образовавшиеся в организме так называемые ларвоцисты (пузыри однокамерного типа), чей диаметр может насчитывать пять сантиметров. Структура пузыря насчитывает две оболочки: хитиновая внешняя и внутренняя, в которой находится жидкость. Постепенно в кисте начинают образовываться дочерние и внучатые ларвоцисты, система разрастается. У отдельных больных зафиксированы пузыри объемом до 10 л жидкости и весом в несколько кг. Правда, для достижения таких параметров требуются годы.
Опасность заболевания
По мере развития кисты она начинает давить на ткани и внутренние органы, нарушая их работоспособность. Также паразиты активно выделяют продукты обмена, приводящие к постепенной интоксикации организма человека. Не исключено появление аллергической реакции.
Особую угрозу представляет разрыв кисты. В этом случае ее содержимое попадает в брюшную или плевральную полость, из-за чего не исключен анафилактический шок. Вполне вероятно нагноение образования. Шансы на то, что эхинококк погибнет и наступит полное выздоровление, крайне мала. Настоятельно рекомендуется лечение.
Три стадии эхинококкоза
- Бессимптомная, или латентная начинается с момента глистной инвазии и продолжается вплоть до наступления второго этапа течения болезни.
- Клиническая знаменуется появлением однозначных и явных симптомов. Больной начинает испытывать слабость, боли и иные тревожные признаки заболевания.
- Осложненный этап наступает при прорыве кисты. Скопившаяся внутри жидкость попадает в полости организма, после чего может спровоцировать перитонит или плеврит. При сопутствующем нагноении кисты начинаются интоксикация и лихорадка. Из-за сильного разбухания пузыря и давления на органы отмечаются вывихи, переломы и т. д.
Вероятные признаки эхинококкоза

На полноценное развитие заболевания требуются годы и десятилетия. Все это время человек может не подозревать о болезни и не испытывать никаких ухудшений самочувствия. Тревожные признаки возникают только на втором, клиническом этапе. Об эхинококкозе печени могут говорить:
- утрата аппетита;
- периодическая тошнота;
- диарея;
- боли под правым ребром;
- чувство тяжести в подреберье;
- гепатоспленомегалия (увеличение печени и селезенки).
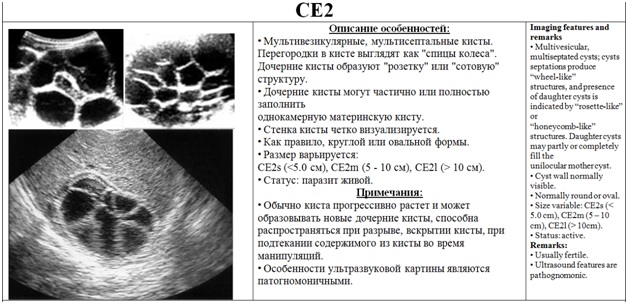
Кисту иногда можно обнаружить на ощупь: при пальпации печени она ощущается как плотное круглое образование. Также эхинококк у человека хорошо различим на фото УЗИ.
К вторичным симптомам относятся сопутствующие заболевания:
- механическая желтуха;
- асцит (брюшная водянка);
- портальная гипертензия (повышенное давление в поворотной вене);
- абсцесс печени из-за вторичной бактериальной флоры.
Если болезнь вступила в третью стадию, и киста перфорирована, симптомы становятся острыми: тяжелые аллергические реакции, перитонит и т. д.
Лабораторные методы диагностики
Чтобы быть точно уверенным в развитии заболевания, требуется тщательная диагностика. Сегодня она предполагает серологические анализы (ИФА, РНИФ, РНГА), имеющие точность 80–98%. Объектом их исследования является кровь пациента, в которой выявляют специфические антитела к эхинококку. Причем методы подходят не только для первичного теста, но и для повторного, что позволяет отслеживать динамику болезни.
Одновременно с ними можно применить провести пробу на реакцию Казони: под кожу одного предплечья вводится заимствованная из эхинококкового пузыря жидкость (можно использовать материал как человека, так и животного), а в кожу другого — раствор хлорида натрия.
О положительной реакции говорят:
- покраснение в месте укола;
- локальный отек;
- кожный зуд.
Покраснение отмечается в течение нескольких часов. Чем дольше этот срок — тем доказательнее реакция. Рекомендуется постоянное наблюдение за пациентом, так как не исключено возникновение анафилактического шока.
Не менее эффективным методом диагностики является УЗИ: оно позволяет делать фото, эхинококкоз печени на которых отчетливо виден. Можно обнаружить как многокамерные, так и одиночные кисты.
А вот пункция строго противопоказана: при проколе есть риск попадания жидкости в брюшную полость.
Хирургический способ устранения эхинококкоза
Главным методом терапии данного заболевания является операция. Образование нуждается в полном удалении из организма, а пораженная печень — в восстановлении функциональности.
Различают два метода хирургического вмешательства:
- радикальная эхинококкэктомия, – удаление кисты вместе с фиброзной оболочкой;
- вскрытие кисты, при котором откачивают жидкость и аккуратно обрабатывают полость специальным раствором. После этого пораженная область наглухо зашивается, возможен вывод дренажа.
Операция требует предельной осторожности. Опасность представляет не только жидкость, наполняющая кисту. При неаккуратном вскрытии образования можно обсеменить окружающие ткани и органы, после чего болезнь может вернуться.
Иные методы терапии
В отдельных случаях операция противопоказана, обычно — если поражение имеет значительные размеры. Тогда производится противопаразитарное лечение. Рекомендованный препарат — альбендазол, курс составляет минимум три недели, может доходить до месяцев и года. Прием осуществляется циклами с перерывом в 21–28 дней, число циклов доходит до 20. По рекомендации врача альбендазол может быть заменен мебендазолом с более длительным курсом — до 24 месяцев.
Минус противопаразитарной терапии — низкая эффективность, она составляет 41–72%, у четверти больных отмечается рецидив. Зато она действенна в послеоперационный период. Врач назначает препарат для профилактики обсемененности, что позволяет снизить риск повторного заболевания. Также альбендазол и мебендазол часто используются для лечения пациентов, в которых не обнаружена киста, но антитела к эхинококку присутствуют.
Данные препараты могут дополняться местными лекарствами, купирующими симптоматику: антигистаминные, обезболивающие. Комплексное лечение может назначить врач.