Причины уреаплазменной инфекции у женщин
Уреаплазменная инфекция или уреаплазмоз относится к воспалительным заболеваниям органов мочеполовой системы, инфекционного генеза (происхождения). В большинстве случаев болезнь протекает в латентной (скрытой) форме, что значительно усложняет ее диагностику. Основная причина уреаплазменной инфекции у женщин – это разбалансировка микрофлоры организма, произошедшая под воздействием определенных неблагоприятных факторов. Как самостоятельная инфекция, уреаплазмоз возникает крайне редко.
Происхождение уреаплазмоза
Возбудителем болезни являются уреаплазмы – условно-патогенные микроорганизмы, способные провоцировать уролеаз (процесс расщепления мочи), с избыточным скоплением аммиака в организме. Условными они считаются потому, что в небольшом количестве присутствуют в нормальной микросреде влагалища, не причиняя вреда. Нарушение микрофлоры является для микробов сигналом к активному размножению, и, как следствие – развитию воспалительного процесса.
По гендерной принадлежности уреаплазмозом чаще страдают женщины. Это связано с особенностями гормонального фона, который оказывает влияние на состав микрофлоры слизистой половых органов. Принято считать, что каждая вторая женщина является носителем уреаплазменной инфекции, в большинстве случаев, болезнь никак не проявляется.
Пути передачи микроорганизмов
Существуют два основных способа инфицирования уреаплазмами:
- Интимный контакт без использования презерватива. Уреаплазмы легко передаются при половом контакте, но прогрессировать заболевание будет только в случае ослабленной иммунной системы. При полноценной работе защитных функций организма, клинические симптомы не возникают, и серьезного вреда уреаплазмы не наносят. Передача инфекции при поцелуях возможна, если в ротовой полости имеются фрагменты нарушения слизистой оболочки. Условия их размножения в этом случае, так же зависят от уровня иммунитета.
- Процесс родоразрешения. Это, так называемый, вертикальный путь передачи уреаплазмоза. Во время рождения, происходит соприкосновение кожных покровов малыша с женскими биологическими выделениями шейки матки и влагалища, и с кровью. Проходя через родовые пути ребенок, вполне, может «подхватить» инфекцию.
Гипотеза заражения контактно-бытовым путем, доказательств не имеет. Передача уреаплазм через общие полотенца или сиденье унитаза, врачами не рассматривается.
Факторы, влияющие на активность микроорганизмов
Общая причина уреаплазменной инфекции у мужчин и женщин кроется в нарушении иммунитета. Ослабленная иммунная система не в состоянии противостоять активности микроорганизмов.
Снижение иммунного статуса вызывают:
- неправильное питание (прежде всего, отсутствие витаминов в необходимом количестве);
- злоупотребление алкогольными напитками;
- снижение концентрации гемоглобина в крови (анемия или малокровие);
- гиподинамический образ жизни;
- стабильное нарушение сна;
- неблагоприятные экологические условия проживания;
- хронические заболевания органов пищеварения и эндокринной системы;
- ВИЧ и СПИД;
- неблагоприятная психоэмоциональная обстановка (регулярные стрессы).
Наличие крепкого иммунитета гарантированно подавляет способность уреаплазм к размножению.
Факторами риска, не зависящими от гендерной принадлежности, выступают:
- ИППП (инфекций, передающихся половым путем), особенно в хронической стадии;
- некорректная самостоятельная терапия антибиотиками;
- незащищенный секс при случайных половых контактах.

У женщин, список дополняют следующие факторы:
- Гормональные сбои. Активность микробов повышается в перинатальный период, а так же при нарушенной эндокринной функции половых желез (яичников).
- Воспаление слизистой оболочки влагалища (вагиноз или вагинальный дисбактериоз).
- Частое использование вагинальных суппозиторий, содержащих антисептики или антибиотики.
- Хронические гинекологические заболевания (эндометриоз, андексит, оофорит, вагинит и др.).
- Инвазивные диагностические или хирургические вмешательства (аборт, гистероскопия, кольпоскопия, прижигание эрозии шейки матки и другие).
Совокупность перечисленных факторов на фоне низкого иммунного порога, благоприятствуют развитию уреаплазмоза.
Видовая классификация уреаплазмоза
По проявлению симптоматики и характеру течения выделяют три вида заболевания:
- Латентный (носительство). Протекает без каких-либо проявлений. Диагностируется только при расширенном обследовании перед гинекологическими операциями или во время беременности.
- Острый. Редкая форма уреаплазменной инфекции, сопровождаемая общей интоксикацией организма.
- Хронический. Имеет волнообразное течение, является сопутствующим заболеванием других патологий мочеполовой системы.
Выявить воспаление, вызванное уреаплазмами, возможно только посредством лабораторной микроскопии.
Симптомы заболевания у женщин

Признаки уреаплазмоза у женщин, практически, не отличаются от клинической картины других воспалительных заболеваний и венерических инфекций. При активации микробов уреаплазмы, обостряются хронические гинекологические заболевания и патологии мочевыделительной системы.
Основные симптомы уреаплазменной инфекции:
- отек и покраснение уретры (мочеиспускательного канала);
- частые позывы к опорожнению мочевого пузыря, при этом, сам процесс сопровождается жжением и болезненностью в области уретры;
- слизистые (реже творожистые) влагалищные выделения;
- дискомфорт (боль) при интимном контакте (возможно необильное кровотечение после полового акта);
- резкие или ноющие боли внизу живота (проявляются, как обострение хронических патологий, или свидетельствуют о проникновении уреаплазм во внутренние половые органы женщины).
С момента активизации микробов до появления первой симптоматики (инкубационный период) проходит 2-4 недели.
Диагностические мероприятия
При визуальном осмотре гинеколог оценивает состояние эпителия (слизистой), наличие и внешний вид выделений
Поскольку уреаплазмы входят в состав естественной влагалищной флоры, просто их обнаружение еще не является подтверждением наличия болезни. Диагноз ставится только в случае значительного превышения концентрации микроорганизмов. Кроме того, уреаплазмоз необходимо дифференцировать от других мочеполовых инфекций, схожих по симптомам (хламидиоз, трихомониаз и др.).
Для информативной диагностики используют:
- Бактериологическое исследование мазка из влагалища на флору (бакпосев или бактериоскопия). Диагностика показывает наличие колониймикроорганизмов, но не является подтверждающим диагноз. На основе бакпасева выделяют другие половые инфекции, которые могут сопровождать уреаплазмоз.
- Метод молекулярно-генетической диагностики ПЦР (полимеразная цепная реакция). Данная методика позволяет определить возбудителя на генном уровне.
- Прямая иммунофлюоресценция (ПИФ) и иммуноферментный анализ крови (ИФА). Методы микроскопии слизи из цервикального или мочеиспускательного канала, либо сыворотки крови. С их помощью устанавливают наличие иммуноглобулинов (антител) к специфическим антигенам. Это позволяет определить возбудителя, и оценить ответную реакцию организма.
Чтобы анализы показали максимально точный результат, за два дня перед посещением врача женщине необходимо придерживаться следующих правил:
- отказаться от интимной близости;
- приостановить лечение вагинальными суппозиториями (ели такое назначено);
- не использовать гигиенические тампоны;
Не практиковать спринцевание. При сравнительном анализе лабораторных показателей, врач всегда ориентируется на результаты ПЦР.
Терапия
В случае выявления уреаплазменной инфекции, следует информировать об этом постоянного полового партнера. Ему необходимо пройти обследование, а при подтверждении диагноза курс лечения. Терапия должна быть совместной, иначе она не имеет смысла. Целью лечения является стабилизация влагалищной микросреды и восстановление полноценной работы иммунной системы.
Терапевтическая схема включает использование нескольких лекарственных средств.
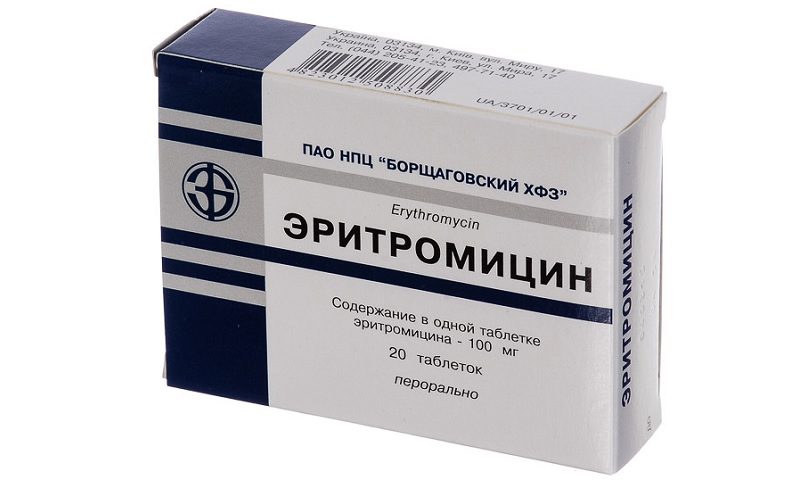
Антибактериальные препараты следующих групп:
- фторхинолоны с анаэробной активностью (Тровафлоксацин, Моксифлоксатин); макролиды (Эритромицин, Диритромицин);
- азалиды (Азитромицин, Сумамед);
- тетрациклины (Миноциклин, Доксициклин).
Для местного применения назначаются спринцевание антибактериальными растворами:
- Мирамистин;
- Хлоргексидин Биглюконат.
Использование вагинальных свечей:
- Гексикон;
- Генферон.

В обязательном порядке показан прием иммуномоделирующих препаратов. Это могут быть медикаменты, изготовленные на основе экстракта эхинацеи, либо аптечная пакетированная «Трава эхинацеи» для разового заваривания. Кроме этого, для восстановления иммунитета необходим прием витаминно-минеральных комплексов.
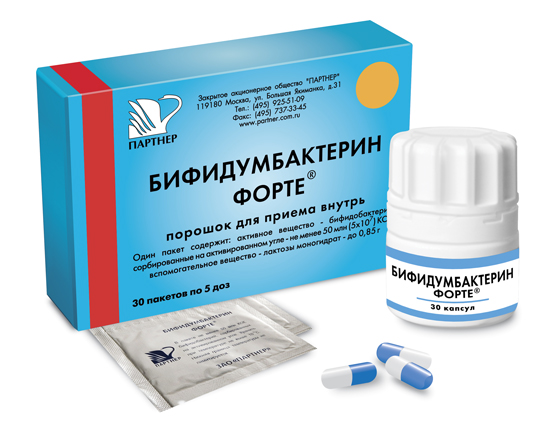
Для нормализации микрофлоры назначается курсовой прием пробиотиков:
- Бифидумбактерин, Лактобактерин (первое поколение препаратов);
- Биоспорин, Энтерол (второе поколение);
- Бифилиз, Линекс (третье поколение);
- Бифилиз, Линекс (комбинированные медикаменты);
- Хилак-Форте, Дюфалак (пребиотики).
В период лечение следует изменить пищевые привычки. Диета является частью терапии.
Из рациона исключают:
- соленые и маринованные продукты;
- копченую рыбу и мясо;
- острые соусы и специи.
Категорически запрещается употребление спиртосодержащих напитков.
Несвоевременное или некорректное лечение увеличивает шансы перехода заболевания в хроническую стадию. Наиболее опасным осложнением, в этом случае является неспособность к зачатию (бесплодие), как у женщин, так и у мужчин.
При грамотной терапии прогноз всегда благоприятный.